Rak debelega črevesja in danke (RDČD)
Debelo črevo in danka sta del prebavnega sistema. Daljši del v trebušni votlini zavzema debelo črevo, danka je približno zadnjih 15 cm debelega črevesa. Tako kot pri ostalih tumorjih tudi tumor debelega črevesja in danke nastane, kadar se začnejo celice sluznice nenadzorovano deliti. Tako lahko nastanejo benigni ali maligni tumorji.
Benigni tumorji praviloma ne povzročajo težav, razen če zaradi svoje velikosti povzročijo zaporo črevesja. Zanje je značilno, da ne tvorijo zasevkov v oddaljenih delih telesa. Ob odstranitvi se praviloma ne ponovijo.
Maligni tumorji debelega črevesja in danke (DBČD) oz. RDČD pa so agresivni, rastejo lokalno v okolna tkiva, tvorijo zasevke v lokalnih in oddaljenih bezgavkah (zasevanje po limfi) in v oddaljenih organih (zasevanje po krvi). RDČD je v Sloveniji pogost, za njim namreč zboli več kot 1500 bolnikov letno. Če upoštevamo oba spola, je najpogostejši rak pri nas in drugi najpogostejši vzrok smrti zaradi raka. Povprečna starost ob ugotovitvi je približno 60 let, vendar zadnja leta opažamo pogostejše pojavljanje pri mlajših bolnikih. Kot pri večini drugih rakov tudi za RDČD velja, da je večja verjetnost ozdravitve, če bolezen odkrijemo zgodaj. Zato je pomembno prepoznavanje prvih znakov in simptomov bolezni.
Dejavniki tveganja za nastanek RDČD:
- Starost: ob odkritju bolezni je 90 % bolnikov starejših od 50 let.
- Vplivi okolja in nezdravo življenje: tveganje za razvoj RDČD povečajo pretežno mesna in mastna prehrana, premalo gibanja, povečana telesna teža, zloraba alkohola in cigaret.
- Prisotnost črevesnih polipov.
- Kronične vnetne bolezni črevesja: chronova bolezen in ulcerozni kolitis sta najpogostejši črevesni vnetni bolezni. Tveganje za nastanek RDČD je pri bolnikih z več kot 12 let dolgo anamnezo močno povečano, potrebne so pogostejše diagnostične preiskave.
- Dedna obremenjenost: verjetnost obolevnosti za RDČD pri ljudeh, ki imajo sorodnike, ki so zboleli za RDČD, je 1,5- do 2-krat večja. Pri dednih oblikah raka, kot sta družinska adenomatozna polipoza in dedni nepolipozni rak debelega črevesja, je tveganje za razvoj RDČD še posebno veliko.
Pravočasno odkrivanje RDČD je ključno za ozdravitev bolezni. Le v zgodnji fazi bolezni lahko z ustreznim zdravljenjem bolezen ozdravimo. Težava je v tem, da se simptomi bolezni običajno kažejo šele takrat, ko je bolezen že napredovala. Tukaj ima ključno vlogo pri nas program SVIT, ki poteka že od leta 2010. Gre za državni program presejanja in zgodnjega odkrivanja RDČD, ki zajema prebivalce v starosti od 60 do 74 let na vsaki dve leti. Letos (2017) se je začel že peti dvoletni krog presejanja. Po podatkih registra raka je bilo leta 2013 349 novih primerov raka manj kot leta 2010. V osmih letih izvajanja so odkrili več kot 2500 primerov raka, od tega jih je bilo več kot 70 % odkritih v zgodnji obliki; četritna od vseh je bila odkrita celo tako zgodaj, da je bila dovolj za ozdravitev že samo odstranitev polipa. Program se izvaja tako, da prebivalci iz zgoraj omenjene starostne skupine prejemejo na dom tester za odkrivanje skrite krvavitve v blatu. Testirane osebe, ki imajo pozitiven test, so nato vabljene na diagnostično kolonoskopijo. Nadaljnje napotitve so nato odvisne od izvida kolonoskopije.
Najpogostejši znaki in simptomi RDČD:
- bolečine v abdomnu,
- napenjanje oz. krči,
- vetrovi,
- sprememba v odvajanju blata (pogostejše odvajanje, zaprtost, spremembe konsistence blata, tanko blato, izmenjava driske in zaprtosti, boleče odvajanje),
- prisotnost krvi na blatu ali črno blato,
- slabost,
- bruhanje,
- izguba telesne teže,
- simptomi in znaki, povezani s slabokrvnostjo (utrujenost, vrtoglavica, bolečine za prsnico, šumenje v ušesih).
Diagnostične preiskave za odkrivanje RDČD:
- Digitorektalni pregled: otipanje danke na dolžini prsta.
- Ugotavljanje prisotnosti krvi v blatu oz. hematest.
- Endoskopski pregled spodnjega dela črevesa oz. rektoskopija.
- Endoskopski pregled celotnega debelega črevesa oz. kolonoskopija.
- Rentgenogram pljuč in CT prsnega koša: za odkrivanje oddaljenih zasevkov v prsnem košu.
- Ultrazvok trebuha in CT trebuha: ugotavljanje zasevkov v trebuhu.
- Magnetna resonanca: predvsem za ugotavljanje obsega bolezni v jetrih in medenici.
- PET-CT.
RDČD – stadiji bolezni in zdravljenje
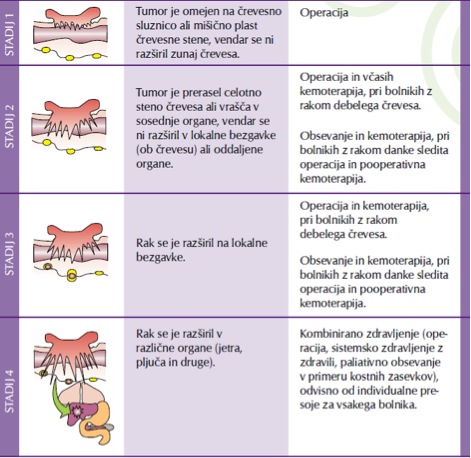
Pred pričetkom zdravljenja predhodno ugotovljenega RDČD opravimo vse potrebne preiskave z namenom ugotovitve obsega bolezni (CT trebuha in prsnega koša, MRI medenice v primeru raka danke, krvne preiskave vključno s tumorskimi označevalci). Glede na klinični stadij bolezni ter bolnikovo splošno stanje in pridružene bolezni se multidisciplinarni konzilij odloči o najprimernejšem zdravljenju. Multidisciplinarni konzilij sestavljajo specialist abdominalni kirurg, specialist internistične onkologije, specialist radioterapije in specialist radiolog.
Osnova zdravljenja lokalno napredovalega RDČD brez oddaljenih zasevkov je operacija z odstranitvijo tumorja in okolnih bezgavk. V primeru oddaljenih zasevkov je operacija primarna izbira zdravljenja le v primeru zapore črevesja. Če je mogoče, tudi v tem primeru odstranimo primarni tumor, če pa ni mogoče, se napravi razbremenilna stoma.
V primeru raka danke so bolniki operirani s posebno tehniko, imenovano TME (totalna mezorektalna ekscizija). S tem je možnost lokalne ponovitve bolezni občutno manjša. V primeru raka danke so bolniki pred operacijo večinoma zdravljeni z obsevanjem. Lahko se uporablja kratek režim, brez sočasne kemoterapije, ki mu takoj sledi operacija, ali pa obsevanje z manjšimi radioterapevtskimi odmerki v daljšem času (5–5,5 tednov) s sočasno kemoterapijo (kapecitabin, 5-fluorouracil (5-FU)) in odloženo operacijo (6–8 tednov po zaključenem obsevanju). Katero predoperativno zdravljenje izberemo, je odvisno od velikosti tumorja, kliničnega stanja bolnika, njegovih pridruženih obolenj ter od tega, kaj želimo z obsevanjem doseči (boljši lokalni nadzor bolezni ali zmanjšanje tumorja pred operacijo). Pooperativno dopolnilno zdravljenje z obsevanjem pride v poštev pri bolnikih, ki pred operacijo niso bili obsevani. Pooperativno dopolnilno zdravljenje s kemoterapijo je odvisno od histološkega stadija odstranjenega tumorja. Za pooperativno sistemsko zdravljenje uporabljamo kapecitabin, oksaliplatin in 5-FU ter njihove kombinacije.
Pri raku debelega črevesa pooperativno obsevanje praviloma ne pride v poštev, bolnike odvisno od histološkega stadija bolezni zdravimo s pooperativno sistemsko kemoterapijo. Bioloških oz. tarčnih zdravil v pooperativnem zdravljenju lokalno omejenega oz. lokalno napredovalega raka RDČD ne uporabljamo. Za pooperativno sistemsko zdravljenje raka debelega črevesa uporabljamo kapecitabin, oksaliplatin in 5-FU ter njihove kombinacije.
Bolnike z RDČD po končanem primarnem zdravljenju sledimo še vsaj 5 let po operaciji, sprva pogosteje (na tri mesece), po dveh letih pa manj pogosto (na pol leta). Med sledenjem redno nadzorujemo laboratorijske izvide vključno s tumorskimi označevalci, pri bolnikih iščemo morebitni razsoj z ultrazvokom trebuha, rentgenogramom pljuč ter s CT-jem trebuha in prsnega koša. Eno leto po operaciji morajo bolniki opraviti kontrolno kolonoskopijo, kasneje pa glede na priporočila kolonoskopista.
V primeru razsejanega RDČD bolnike zdravimo s sistemsko kemoterapijo (kapecitabin, 5-FU, irinotekan, oksaliplatin, trifluridin/tipiracil) in tarčnimi zdravili (cetuksimab, panitumumab, bevacizumab, aflibercept, ramucirumab, regorafenib) in njihovimi kombinacijami. Kakšno terapijo bo bolnik dobil, je odvisno od njegovega kliničnega stanja, njegovih pridruženih obolenj, molekularnega profila tumorja (prisotnost KRAS, NRAS, BRAF mutacije) in obsega bolezni. Pri bolnikih, ki zaradi svojega slabega kliničnega stanja in pridruženih obolenj niso kandidati za sistemsko zdravljenje, prihaja v poštev podporno paliativno zdravljenje, pri katerem zdravimo simptome bolezni.



